
Bei Verdacht auf Bandscheibenvorfall gilt: Sofort zum Arzt!
Übersicht
- Was passiert bei einem Bandscheibenvorfall?
- Bei Schmerzen immer zum Arzt!
- Ursachen und Symptome eines Bandscheibenvorfalls
- Was erhöht das Risiko eines Bandscheibenvorfalls?
- Symptome: Habe ich einen Bandscheibenvorfall?
- Auf der Suche nach der Grundursache des Schmerzes
- Klinisch relevante Anatomie
- Differenzialdiagnose
- Medizinisches Management
- Rehabilitation nach einem Bandscheibenvorfall
- Klinisches Fazit
Sie haben den Verdacht auf einen Bandscheibenvorfall, dann zögern Sie nicht lange und gehen sofort zum Arzt, denn die richtige Behandlung zur richtigen Zeit ist entscheidend. Im ZFM – Zentrum für Mobilität Wien können Patientinnen und Patienten auf eine in Österreich singuläre ärztliche Expertise zurückgreifen: Dr. Vaclav Cink hat als einziger Arzt in Österreich und als einer von wenigen weltweit alle drei für die Wirbelsäulenchirurgie relevanten Facharztdiplome – Orthopädie, Unfallchirurgie und Neurochirurgie.

Es passiert plötzlich aus dem Nichts. Starke Rückenschmerzen, die in die Arme oder Beine ausstrahlen. Taubheitsgefühl in den Fingern oder Zehen. Anzeichen von Lähmung oder verminderter Empfindlichkeit in Armen oder Beinen. Die Diagnose? Bandscheibenvorfall.
Durch meine langjährige Erfahrung als Hauptoperateur der Orthopädischen Wirbelsäulenchirurgie an der Berliner Charité kann ich sagen, dass bei einem guten Teil der schweren Fälle bei rechtzeitiger und richtiger Behandlung eine Operation vermeidbar gewesen wäre. Doch auch wenn eine Operation notwendig ist, gibt es eine Bandbreite an Methoden. Und auch hier gilt: Die Faktoren Zeit und Expertise sind entscheidend für den Erfolg.
Was passiert bei einem Bandscheibenvorfall?
Der Bandscheibenvorfall (LDH) gilt als eine der häufigsten Erkrankungen der Wirbelsäule bei Erwachsenen. Die Inzidenz von Bandscheibenvorfällen beträgt etwa 5 bis 20 Fälle pro 1000 Erwachsene pro Jahr und tritt am häufigsten bei Menschen im Alter von 30 bis 50 Jahren mit einem Verhältnis von Männern zu Frauen von 2: 1 auf.
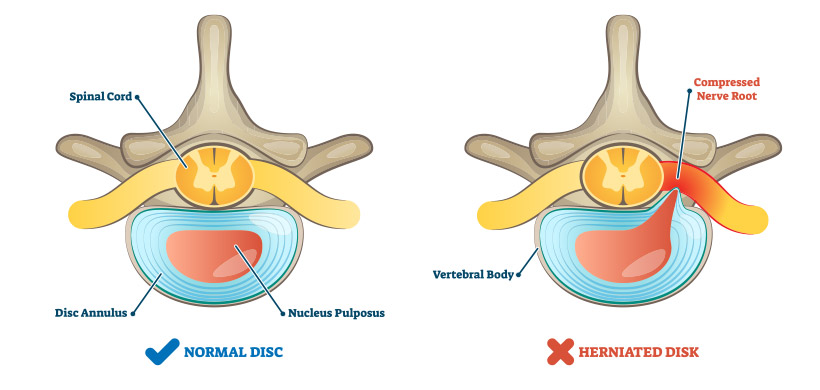
Es handelt sich dabei um eine Verschiebung des Scheibenmaterials (des Nucleus pulposus oder des Anulus fibrosus) über den Bandscheibenraum. Der Kern verliert seinen hydrostatischen Druck und der Ring wölbt sich während der Scheibenkompression nach außen.
Das Management von Bandscheibenvorfällen erfordert ein interprofessionelles Team. Die Erstbehandlung wird konservativ sein, es sei denn, der Patient leidet unter einer schweren neurologischen Komplikation.
Physiotherapie ist bei den meisten Patienten erfolgreich als begleitende Therapie. Die Ergebnisse hängen von vielen Faktoren ab, doch sind die Erfolgschancen bei Patienten, die regelmäßig Sport treiben und ein normales Körpergewicht beibehalten, höher.

Bei Schmerzen immer zum Arzt!

Ursachen und Symptome eines Bandscheibenvorfalls
Damit die Wirbel reibungslos bewegt werden können, sorgen 23 Bandscheiben für die „Stoßdämpfung“. Wie Gelkissen absorbieren sie Druck und Belastungen. Mit zunehmendem Alter schrumpfen die Bandscheiben und verlieren ihre Elastizität, auch können sie nach Jahren der Belastung abgenutzt werden.
Wenn kleine Risse auftreten, kann der gelartige Kern der Bandscheiben in die Faserschicht hineinragen (Bandscheibenvorsprung) oder den Faserring durchbrechen (Bandscheibenvorfall). Dies tritt am häufigsten im unteren Rückenbereich auf, der durch langes Sitzen und schweres Heben stärker belastet ist.
Was erhöht das Risiko eines Bandscheibenvorfalls?
Für einen Bandscheibenvorfall ist oft eine Kombination mehrerer Faktoren verantwortlich.
- Erblich: Eine genetische Veranlagung kann die Wahrscheinlichkeit eines Bandscheibenvorfalls erhöhen.
- Stress bei der Arbeit und zu Hause
- schlechte Haltung
- unsachgemäße Gewichtsbelastung (falsches Anheben, einseitige Belastung)
- übermäßige Belastung über längere Zeit (Heben von zu schweren Gegenständen, zu langes Sitzen oder Stehen)
- Bewegungsmangel
- andere Erkrankungen
- Übergewicht
- Kernmuskelschwäche
- Rauchen




Symptome: Habe ich einen Bandscheibenvorfall?
Wenn ein Bandscheibenvorfall gegen die Nerven im Wirbelkanal drückt, verursacht dies starke Schmerzen und beeinträchtigt auch die Langzeitfunktion des Nervs. Sie werden Probleme mit der Empfindlichkeit haben, mit nadelstichartigen Schmerzen, Kribbeln oder Taubheitsgefühl, das sich bis zu den Fingern oder Füßen ausbreitet. Oft erleiden die umgebenden Muskeln auch Krämpfe, um schmerzhafte Bewegungen zu verhindern.
Die Symptome variieren je nach Lage und Schweregrad des Bandscheibenvorfalls. Ein Bandscheibenvorfall tritt am häufigsten in der Lendenwirbelsäule auf, gefolgt von der Halswirbelsäule.
Hals:
- stechende Schmerzen im Nacken oder Rücken
- Kopfschmerzen
- Schwindel
- Schmerzen, Kribbeln oder Taubheitsgefühl in den Armen
- Anzeichen einer Lähmung
- Muskelverhärtung im Nacken zwischen den Schulterblättern
Rücken:
- stechende Schmerzen im Rücken und/oder in den Beinen
- Schmerzen, Kribbeln oder Taubheitsgefühl in den Beinen
- Anzeichen einer Lähmung
- verkrampfte Fehlhaltung oder leichte Fehlausrichtung des Rückens
- schwächere Funktion der Schließmuskeln
Auf der Suche nach der Grundursache des Schmerzes
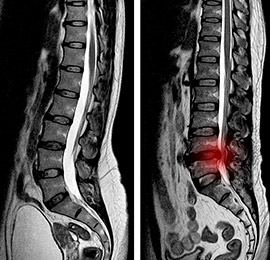 Schmerzempfindungen, Taubheitsgefühle und Anzeichen von Lähmungen geben Ihrem Arzt häufig die ersten Hinweise auf die Lage Ihres Bandscheibenvorfalls. Diese Symptome zeigen auch an, wie viel Druck dieser Bruch auf die angrenzenden Nerven und Blutgefäße ausübt.
Schmerzempfindungen, Taubheitsgefühle und Anzeichen von Lähmungen geben Ihrem Arzt häufig die ersten Hinweise auf die Lage Ihres Bandscheibenvorfalls. Diese Symptome zeigen auch an, wie viel Druck dieser Bruch auf die angrenzenden Nerven und Blutgefäße ausübt.
Zusätzliche Untersuchungen und eine umfangreiche Anamnese helfen dabei, die Ursachen Schritt für Schritt zu klären. Modernste bildgebende Verfahren wie Magnetresonanztomografie (MRT), digitales Röntgen und bei Bedarf Computertomografie (CT) liefern ein genaues Bild davon, wo genau sich der Bandscheibenvorfall befindet und wie er die Knochenstruktur Ihrer Wirbelsäule und das umliegende Gewebe beeinflusst.
Klinisch relevante Anatomie
Zwei benachbarte Wirbelkörper sind durch eine Bandscheibe verbunden. Zusammen mit den entsprechenden Facettengelenken bilden sie die „Funktionseinheit nach Junghans“. Die Scheibe besteht aus einem Annulus Fibrosus, einem Nucleus Pulposus und zwei knorpeligen Endplatten. Die Unterscheidung zwischen Ringraum und Zellkern kann nur in der Jugend getroffen werden, da die Konsistenz der Bandscheibe bei älteren Menschen gleichmäßiger wird. Aus diesem Grund sind Vorsprünge von Kernscheiben nach dem 70. Lebensjahr selten. Aus klinischer Sicht ist es wichtig, die Scheibe als eine integrierte Einheit zu betrachten, deren normale Funktion weitgehend von der Integrität aller Elemente abhängt. Dies bedeutet, dass eine Beschädigung einer Komponente bei den anderen zu Nebenwirkungen führt. Ein Bandscheibenvorfall tritt auf, wenn ein Teil oder der gesamte Nucleus Pulposus durch den faserigen Ringraum ragt.
Die häufigste Ursache für einen Bandscheibenvorfall ist ein degenerativer Prozess, bei dem der Nucleus Pulposus mit zunehmendem Alter des Menschen weniger hydratisiert und schwächer wird. Dieser Prozess führt zu einem fortschreitenden Bandscheibenvorfall, der Symptome verursachen kann.
Die zweithäufigste Ursache für Bandscheibenvorfälle ist ein Trauma. Andere Ursachen sind Bindegewebsstörungen und angeborene Störungen wie kurze Pedikel.
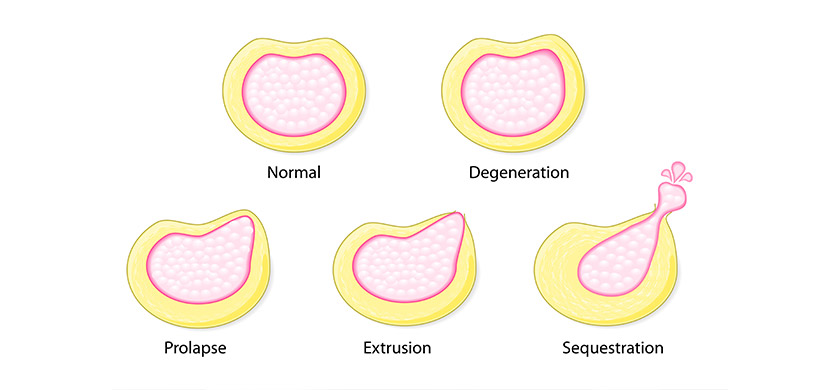
Der Mediziner unterscheidet vier Arten von Bandscheibenvorfällen:
- Ausbeulung / Degeneration: Verlängerung des Bandscheibenrandes über die Ränder der benachbarten Wirbelendplatten hinaus.
- Protrusion: Das hintere Längsband bleibt intakt, aber der Nucleus Pulposus trifft auf den Anulus Fibrosus.
- Extrusion: Das Kernmaterial tritt durch die ringförmigen Fasern aus, das hintere Längsband bleibt jedoch intakt.
- Sequestrierung: Das Kernmaterial tritt durch die ringförmigen Fasern aus und das hintere Längsband wird zerstört. Ein Teil des Nucleus Pulposus stößt in den Epiduralraum vor.
Differenzialdiagnose
Es gibt verschiedene Pathologien, die einen Bandscheibenvorfall aus klinischer und bildgebender Sicht imitieren können und vom erfahrenen Arzt berücksichtigt werden.
Diese im bildgebenden Verfahren sichtbaren Läsionen umfassen:
- Osteophyten und Metastasen,
- Bandscheibenzysten,
- Foramina intervertebralis (Neurinome),
- Interapophysäre Gelenke (Synovialzyste),
- Epiduralraum (Hämatom und epiduraler Abszess)
Medizinisches Management des Bandscheibenvorfalls
Akute zervikale und lumbale Radikulopathien aufgrund eines Bandscheibenvorfalls werden hauptsächlich mit nicht-chirurgischen Therapien behandelt.
- Schmerztherapie mit NSAIDs (nichtsteroidalen Antirheumatika) und physikalische Therapie sind die ersten Behandlungsmethoden.
- MBST (Kernspinresonanz-Therapie) bietet sich sowohl in der Akutphase wie auch Rehabilitationsbehandlung an.
- Translaminare epidurale Injektionen und selektive Nervenwurzelblockaden (CT-gezielte Infiltration) sind die Modalitäten der zweiten Linie. Diese sind für die akute Behandlung von starken, einschränkenden Schmerzen geeignet. Die über ein CT sichergestellte gezielte Infiltration ermöglicht die optimal zielgerichtete lokale Schmerztherapie.
Patienten, die für eine konservative Behandlung nicht infrage kommen, oder Patienten mit neurologischen Defiziten benötigen jedoch eine rechtzeitige chirurgische Beratung. Ein längeres Zuwarten ohne Therapie kann sogar zu dauerhaften Schäden und/oder Lähmungen führen.
Chirurgische Behandlungen für einen Bandscheibenvorfall umfassen Laminektomien mit Diskektomien je nach zervikalem oder lumbalem Bereich. Ich beschäftige mich seit Jahren mit biomechanischen Techniken der Mikrodiskektomie, einer minimal-invasiven Operationstechnik im mikrochirurgischen Bereich. Diese ermöglicht eine schnellere Rehabilitation und kürzere klinische Aufenthalte, was wiederum der psychischen Gesundheit und Lebensfreude meiner Patientinnen und Patienten zugutekommt.
Patienten mit einem Bandscheibenvorfall in der Halswirbelsäule können über einen anterioren Ansatz behandelt werden, der eine Dekompression und Fusion der anterioren Halswirbelsäule erfordert. Hier kann auch eine vollständige Diskektomie mit einem Ersatz der Bandscheibe durch künstliche Scheiben infrage kommen.
Rehabilitation nach einem Bandscheibenvorfall
Physiotherapie in Kombination mit anderen Therapieformen wie z. B. MBST spielt häufig eine wichtige Rolle bei der Therapie eines Bandscheibenvorfalls bzw. bei der Rehabilitation nach einer Operation.
Die wichtigsten Punkte bei der Rehabilitation sind:
- rasche Wiederaufnahme moderater körperlicher Bewegung
- Schmerzkontrolle und Schmerztherapie
- Erzielen eines gesunden Körpergewichts
Physiotherapieprogramme werden häufig zur Behandlung von Schmerzen und zur Wiederherstellung funktioneller und neurologischer Defizite im Zusammenhang mit symptomatischen Bandscheibenvorfällen empfohlen. Dabei wird aktive Bewegungstherapie mit passiven Therapieformen optimal abgestimmt und kombiniert.
Empfohlen werden für die Physiotherapie nach einem Bandscheibenvorfall:
- moderate Aktivitäten (z. B. Gehen, Radfahren, Schwimmen),
- stabilisierende Übungen mit Bällen und Sitzkissen (McKenzie-Ansatz, MCEs),
- Beweglichkeitsübungen (z. B. Yoga und Stretching),
- Propriozeption/Koordination/Gleichgewicht (Medizinball und Wobble/Tilt Board),
- speziell abgestimmte Kräftigungsübungen.

Klinisches Fazit



